Ãncidente crÃtico: accidente isquémico transitorio (ait).
Atención primaria- Atención hospitalaria
Motivo de consulta
Disartria y disnea
Historia Clínica
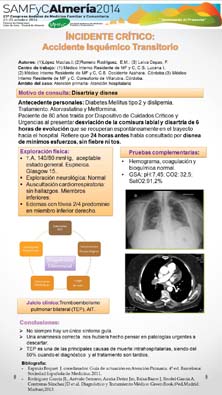
Enfoque individual: Antecedente personales: Diabetes Mellitus tipo 2 y dislipemia. Tratamiento: Atorvastatina y Metformina. Anamnesis: Paciente de 80 años traÃda por Dispositivo de Cuidados CrÃticos y Urgencias al presentar desviación de la comisura labial y disartria de 6 horas de evolución que se recuperan espontáneamente en el trayecto hacia el hospital. Refiere que 24 horas antes habÃa consultado por disnea de mÃnimos esfuerzos, sin fiebre ni tos. Exploración: Tensión arterial 140/80 mmHg, apirética, aceptable estado general y eupneica en reposo. Glasgow 15. Exploración neurológica: pupilas isocóricas y normorreactivas. No focalidad neurológica. No pérdida de fuerza ni de sensibilidad. No alteración de la marcha. Auscultación cardiorrespiratoria: sin hallazgos patológicos. Miembros inferiores: Edemas con fóvea 2/4 predominio en miembro inferior derecho (en planta reconoce que comenzó al inicio de la disnea). Pruebas complementarias: BioquÃmica: Glucosa 185mg/dl, LDH 276. Resto normal. GasometrÃa: ph: 7,456; Pco2:32,5; Sat02:91,1%. Hemograma: Normal. Coagulación: normal. Rx Tórax: Aumento de la trama vascular. TAC cráneo: Afectación difusa de la sustancia blanca periventricular, probable origen hipertensivo-isquémico crónico. Se ingresa en planta por estudio de AIT y se pide: DÃmero-D: 3,44 µg/ml; Angio-TC arteria pulmonar: Defectos de repleción que afectan a arterias pulmonares principales y lobares de forma bilateral. Cono de la pulmonar de 31mm. En los parénquimas pulmonares se observa un foco de consolidación periférico en lóbulo superior izquierdo (infarto pulmonar). Eco doppler de MID y ecocardio: normal. Enfoque familiar y comunitario: sin interés. Juicio clÃnico: Tromboembolismo pulmonar bilateral (TEP). AIT. Diagnóstico diferencial: Golpe de calor, neuropatÃa periférica, infecciones del SNC, intoxicación medicamentosa, alteraciones metabólicas y psiquiátricas. Identificación de problemas: No realizar una correcta anamnesis. Tratamiento: DicumarÃnico. Evolución: Favorable.
Conclusiones (y aportación para el Médico de Familia).
No siempre hay un único sÃntoma guÃa. Hay que valorar al paciente en conjunto y el tiempo no es excusa. Una anamnesis correcta nos hubiera hecho pensar en patologÃas urgentes a descartar. Hay que tener en cuenta que el TEP es una de las principales causas de muerte intrahospitalarias, siendo del 50% cuando el diagnóstico y el tratamiento son tardÃos.
Palabras clave
CVA, Pulmonary Thromboembolism, dysarthria
Autores de la comunicación
Isabel López MacÃas
Médico Residente de 2º año de Medicina Familiar y Comunitaria. Centro de Salud de Lucena. Córdoba
Esperanza MarÃa Romero RodrÃguez
Médico Residente de 2º año de Medicina Familiar y Comunitaria.Centro de Salud Occidente Azahara. Córdoba
Fernando Leiva Cepas
Médico Residente de 2º año de Medicina Familiar y Comunitaria. Consultorio de Villarrubia. Córdoba